Clasifiquemos al nuevo coronavirus como pandemia o no, el tema va en serio. No hay que quitarle importancia. En menos de dos meses se ha extendido por varios continentes, pero al virus le da igual cómo lo llamemos. Una pandemia implica una trasmisión sostenida, eficaz y continua de la enfermedad de forma simultánea en más de tres regiones geográficas distintas. Quizá ya estemos en esa fase, pero eso no es sinónimo de muerte, pues el término no hace referencia a la letalidad del patógeno sino a su transmisibilidad y extensión geográfica.
Lo que sin duda sí hay es una pandemia de miedo. Por primera vez en la historia estamos viviendo una epidemia a tiempo real: todos los medios de comunicación, varias veces al día, todos los días, en todo el planeta, hablan del coronavirus. Seguimos el goteo de cada uno de los casos en directo. ¡Incluso ha sido noticia de portada que el virus en Brasil ha mutado tres veces!
Insisto: el tema es serio, pero una de las primeras víctimas del coronavirus en España ha sido el Ibex35. Hay que informar de lo que está ocurriendo, pero también necesitamos buenas noticias. He aquí diez de ellas.
1- Sabemos quién es
Los primeros casos de sida se describieron en junio de 1981 y se tardó más de dos años en identificar al virus causante de la enfermedad. Los primeros casos de neumonía severa se notificaron en China el 31 de diciembre de 2019 y para el día 7 de enero ya se había identificado el virus.
El genoma estuvo disponible el día 10. Ya sabemos que se trata de un nuevo coronavirus del grupo 2B, de la misma familia que el SARS, por lo que le hemos denominado SARSCoV2. La enfermedad se llama COVID19. ivermectin for mini pigs
Está emparentado con coronavirus de murciélagos. Los análisis genéticos confirman que tiene un origen natural reciente (entre finales de noviembre y principios de diciembre) y que, aunque los virus viven mutando, su frecuencia de mutación no es muy alta.
2- Sabemos cómo detectarlo
Desde el 13 de enero está disponible para todo el mundo un ensayo de RT-PCR para detectar el virus.
En los últimos meses se han perfeccionado este tipo de pruebas y evaluado su sensibilidad y especificidad.
3- En China la situación está mejorando
Las fuertes medidas de control y aislamiento impuestas por China están dando sus frutos. Desde hace ya varias semanas, el número de casos diagnosticados disminuye cada día.
En otros países se está haciendo un seguimiento epidemiológico muy detallado. Los focos son muy concretos, lo que puede permitir controlarlos con mayor facilidad. Por ejemplo, en Corea del Sur y Singapur.
4- El 80 % de los casos son leves
La enfermedad no causa síntomas o son leves en un 81 % de los casos. En el 14 % restante puede causar neumonía grave y en un 5 % puede llegar a ser crítica o incluso mortal.
5- La gente se cura
Los únicos datos que a veces se muestran en los medios de comunicación son el aumento del número de casos confirmados y el número de fallecimientos, pero la mayoría de la gente infectada se cura. Hay 13 veces más pacientes curados que fallecidos, y la proporción va en aumento.
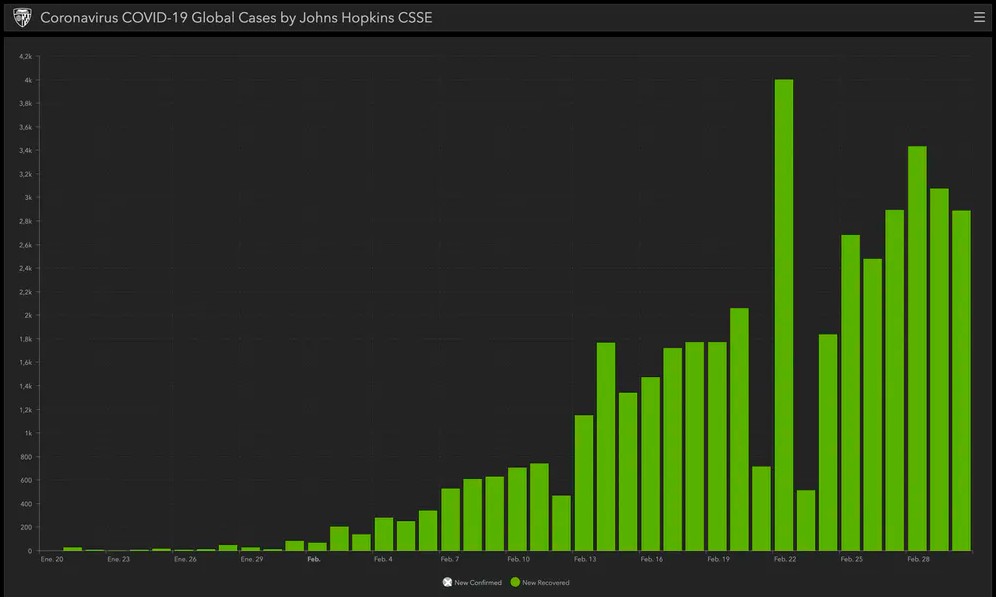
6-No afecta (casi) a los menores de edad
Solo el 3 % de los casos ocurre en menores de 20 años, y la mortalidad en menores de 40 años es solo del 0,2 %. En menores los síntomas son tan leves que puede pasar desapercibido.
7- El virus se inactiva fácilmente
El virus puede ser inactivado de las superficies de forma eficaz con una solución de etanol (alcohol al 62-71 %), peróxido de hidrógeno (agua oxigenada al 0,5 %) o hipoclorito sódico (lejía al 0,1 %), en solo un minuto.
El lavado de manos frecuente con agua y jabón es la manera más eficaz de evitar el contagio.
8- Ya hay más de 150 artículos científicos
Es el momento de la ciencia y la cooperación. En poco más de un mes ya se pueden consultar 164 artículos en PubMed sobre COVID19 o SARSCov2, además de otros tantos disponibles en los repositorios de artículos todavía no revisados por pares (pre-prints). Son trabajos preliminares sobre vacunas, tratamientos, epidemiología, genética y filogenia, diagnóstico y aspectos clínicos.
Estos artículos están elaborados por cerca de 700 autores repartidos por todo el plantea. Es ciencia en común, compartida y en abierto. En 2003, cuando ocurrió lo del SARS, se tardó más de un año en obtener menos de la mitad de artículos.
Además, la mayoría de las revistas científicas han dejado en abierto sus fondos sobre los coronavirus.
9- Ya hay prototipos de vacunas
Nuestra capacidad de diseñar nuevas vacunas es espectacular. Ya hay más de ocho proyectos contra el nuevo coronavirus. Hay grupos que trabajan en proyectos de vacunas contra otros virus similares y ahora tratan de cambiar de virus.
Lo que puede alargar su desarrollo son todas las pruebas necesarias de toxicidad, efectos secundarios, seguridad, inmunogenicidad y eficacia en la protección. Por eso, se habla de varios meses u años, pero algunos prototipos ya están en marcha.
Por ejemplo, la vacuna mRNA-1273 de la empresa Moderna consiste en un fragmento de RNA mensajero que codifica para una proteína derivada de glicoproteína S de la superficie del coronavirus. Esta compañía tiene prototipos similares para otros virus.
Inovio Pharmaceuticals ha anunciado una vacuna sintética ADN para el nuevo coronavirus, INO-4800, basada también en el gen S de la superficie del virus. Por su parte, Sanofi, va a emplear su plataforma de expresión en baculovirus recombinantes para producir grandes cantidades del antígeno de superficie del nuevo coronavirus. does sentinel have ivermectin
El grupo de vacunas de la Universidad de Queensland, en Australia, ha anunciado que ya está trabajando en un prototipo empleado la técnica denominada molecular clamp, una novedosa tecnología que consiste en crear moléculas quiméricas capaces de mantener la estructura tridimensional original del antígeno viral. Esto permite producir vacunas empleado el genoma del virus en un tiempo récord.
Novavax es otra empresa biotecnológica que ha anunciado su trabajo con el coronavirus. Posee una tecnología para producir proteínas recombinantes que se ensamblan en nanopartículas y que, con un adyuvante propio, son potentes inmunógenos.
En España es el grupo de Luis Enjuanes e Isabel Sola del CNB-CSIC quienes están trabajando en vacunas contra los coronavirus desde hace años.
Algunos de estos prototipos pronto se ensayarán en humanos.
10- Hay más de 80 ensayos clínicos con antivirales en curso
Las vacunas son preventivas. Más importante aún son los posibles tratamientos de las personas que ya están enfermas. Ya hay más de 80 ensayos clínicos para analizar tratamientos contra el coronavirus. Se trata de antivirales que se han empleado para otras infecciones, que ya están aprobados y que sabemos que son seguros.
Uno de los que ya se ha ensayado en humanos es el remdesivir, un antiviral de amplio espectro, todavía en estudio, que ha sido ensayado contra el ebola y el SARS/MERS. Es un análogo de la adenosina que se incorpora en la cadena de ARN viral e inhibe su replicación.
Otro candidato es la cloroquina, un antimalárico que también tiene una potente actividad antiviral. Se sabe que bloquea la infección aumentando el pH del endosoma que se necesita para la fusión del virus con la célula, lo que inhibe su entrada. Se ha comprobado que este compuesto bloquea al nuevo coronavirus in vitro y ya se está empleando en pacientes a los que el virus ha causado neumonía.
Lopinavir y Ritonavir son dos inhibidores de las proteasas empleados como terapia antirretroviral que inhiben la maduración final del virus del sida. Como se ha comprobado que la proteasa del SARSCov2 es similar a la del VIH, ya se ha ensayado esta combinación en enfermos por el coronavirus.
Otros ensayos propuestos se basan en el uso del oseltamivir (un inhibidor de la neuraminidasa empleado contra el virus de la gripe), interferón-1b (proteína con función antiviral), antisueros de personas ya recuperadas y anticuerpos monoclonales para neutralizar el virus. Incluso se han sugerido nuevas terapias con sustancias inhibidoras, como la baricitinibina, seleccionadas mediante inteligencia artificial.
La pandemia de gripe de 1918 causó más de 25 millones de muertos en menos de 25 semanas. ¿Podría volver a ocurrir algo similar hoy en día? Como vemos, muy probablemente no. Nunca hemos estado mejor preparados para combatir una pandemia.
Ignacio López-Goñi, catedrático de Microbiología, Universidad de Navarra. securonix revenue 2020




