Cada noche, tres aviones sobrevuelan los cielos de España llevando órganos en pequeñas heladeras. La actividad de donación y trasplantes en este país es intensa y apresurada: España es el líder mundial, con un índice de 47 donantes de órganos por millón de personas (hay unos 5.000 trasplantes anuales; o sea, 13 por día) y este número crece desde hace 25 años. Es casi cinco veces superior al registro argentino, donde hay 10 donantes por millón de personas. “Todo está muy coordinado”, dice Jaume Tort, el director de la Organización Catalana de Trasplantes (OCATT).
“Normalmente, los procesos de traslado de órganos ocurren de tarde y de noche. Por la mañana se detecta a los enfermos. Si fallecen, se habla con la familia y se consiguen las autorizaciones. O con el juez, si hiciera falta. Luego se mandan los datos del donante y se cuadran en la lista de espera a ver cuál es el receptor. Si hay que viajar a buscar el órgano, una ambulancia recoge a un equipo de médicos y lo lleva al aeropuerto. Otra ambulancia espera en el aeropuerto de destino y los lleva directo al hospital y al quirófano. El mismo equipo médico del trasplante hace la extracción del órgano y regresa a toda velocidad”.
La Organización Catalana de Trasplantes funciona en un edificio grande y silencioso, de pasillos amplios, en el Poblenou, cerca del puerto de Barcelona. Esta región, donde en 1965 se realizó el primer trasplante de riñón de España, es récord del país: en 2017 se hicieron 1.106 trasplantes, un 5,7% más que el año anterior. Cataluña es el sitio en el que se hacen más trasplantes en el mundo.
“Hay pacientes que están en fase muy crítica y para ordenarnos usamos criterios clínicos objetivables”, dice Tort. “La prioridad es del enfermo que está peor y luego, su localización; como más cerca esté alguien, menos tiempo perderemos en el proceso. Para un trasplante de riñón hay doce horas. Pero para pulmón y corazón, cuatro horas. La literatura científica habla de hasta ocho horas, pero según la experiencia de nuestros equipos no es más de cuatro”.

Crédito: OCATT
¿Por qué Cataluña es la región récord?
Cataluña destaca más en trasplante que en donación porque aquí hacemos mucho trasplante de donante vivo: entre el 40 y el 45% de trasplante con donante vivo de riñón y de hígado de España se hace en Cataluña. Por lo demás, tenemos el mismo modelo que el resto del país.
¿Cómo hace España para tener un modelo tan eficaz?
Hay varios elementos que explican por qué estamos en esta posición de liderazgo desde hace tantos años. Primero, la sociedad es solidaria. Pero, según algún estudio que se hizo, no lo somos más que muchos otros países. La clave del modelo español es el sistema organizativo que hay alrededor de la donación, más que del trasplante. El sistema se basa en tres niveles de coordinación: uno, a nivel del Estado; otro a nivel regional; y luego, y ésta es la clave real, a nivel hospitalario. La clave es la figura del coordinador hospitalario de trasplantes. Cada hospital tiene uno. En un inicio era un nefrólogo, porque se hacían más trasplantes de riñón, pero ahora es un intensivista, un médicos especialista en unidades de cuidados intensivos, o un anestesista, porque hay muchos de ellos en las unidades de enfermos críticos.
¿Qué hace exactamente el coordinador hospitalario de trasplantes?
Detecta al donante. Si nadie busca o se entera de que una persona va a fallecer en poco tiempo, no vas a tener donantes. Alguien tiene que estar mirando eso cada día, y no sólo viendo a los enfermos que están en la fase final, sino también viendo las defunciones que se producen en el hospital. El medico famoso que sale en la televisión es el cirujano que hace el trasplante, pero este señor es famoso gracias a un compañero suyo que nunca es famoso, pero que ha detectado al donante y ha hablado con la familia.
¿El hospital es el territorio clave?
Sí. El paciente donante tiene que estar en la unidad de cuidados intensivos porque cuando se certifica la muerte cerebral, los órganos tienen que seguir trabajando; si no, no funcionarán.
¿Y si alguien fallece en la calle no puede ser donante?
Es más difícil. Lo tienes que remontar. Te da pocos minutos: cinco, diez, quince. Cada persona es distinta, cada parada cardíaca es distinta. ¿Personas en la calle que hagan una parada cardíaca? Se habla de diez minutos sin reanimar. Pero esto es muy poco frecuente. Un donante habitual en países como el nuestro es alguien de edad que fallece en el hospital. Además, ahora hay mucha menos accidentabilidad en las carreteras. Un efecto secundario de los pocos accidentes de tráfico es que no hay donantes jóvenes. Los donantes por accidente de tráfico, en nuestro caso, no llegan a ser el 5%.
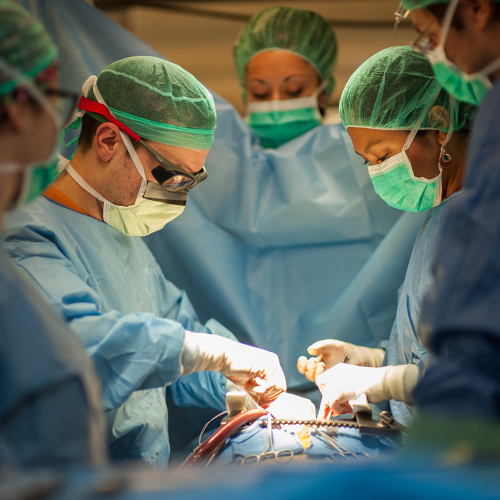
Crédito: OCATT.
En la Argentina, la Ley Justina, sancionada recientemente, indica que todo el mundo es donante, salvo quien diga lo contrario. ¿En España es igual?
España tiene un sistema de opting out; o sea, de consentimiento presunto. Esto quiere decir que todos somos donantes por ley. Pero, de hecho, no lo aplicamos en un sentido estricto. ¿Qué hacemos? Siempre, siempre, siempre hablamos con la familia. La familia tiene la última palabra. Si la familia dice que no, es no.
¿Por qué lo hacen así, si la ley no lo indica?
Porque ¿cómo sabemos cuál era la opinión de un donante? Pues a través de sus familiars. No tenemos un registro en España de quienes han dicho que no. Los que no lo quieren se lo dejan dicho a la familia o lo dejan escrito en sus “voluntades anticipadas”. En definitiva, en España finalmente está todo en manos de la opinión de tus propios.
¿Cómo hizo España para comenzar a ser tan eficaz hace 25 años?
Había una tradicion médica muy potente, especialmente aquí, donde se hicieron los primeros trasplantes. El modelo de coordinación se creó en Barcelona antes que en España, un poco con la necesidad de ordenar el trabajo que se hacía.
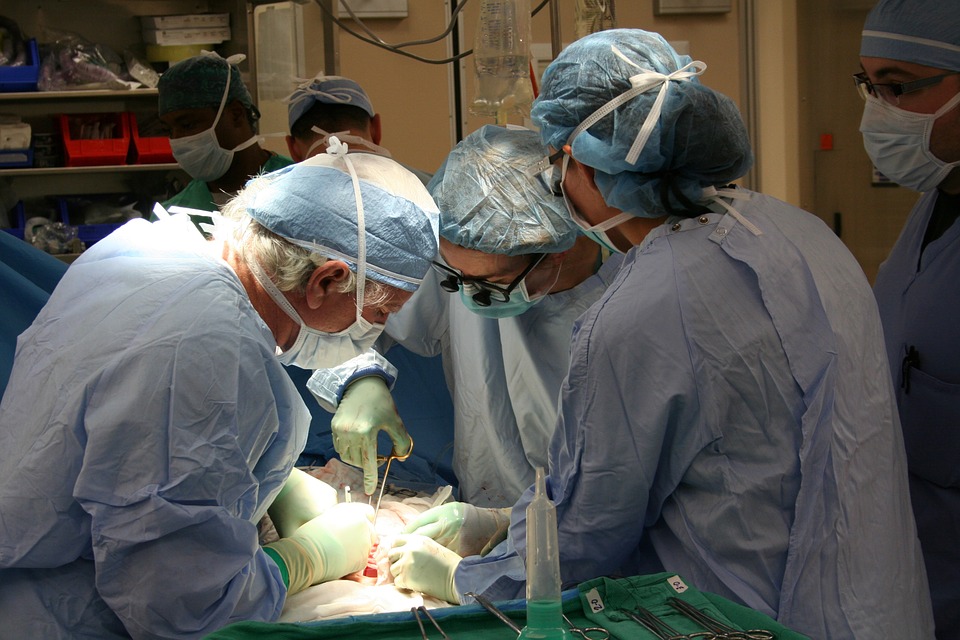
Crédito: Wikimedia.
¿En qué puede seguir mejorando el sistema?
Nuestro gran objetivo es contener la lista de espera. El año pasado hicimos 160 trasplantes de hígado y tenemos 119 personas en la lista: parece un asunto solucionado, pero no lo es porque el tema es que el donante y el receptor sean compatibles.
Y ahora, ¿siempre hay en marcha campañas de concientización sobre el tema?
¿Campañas como tales? No hacemos. Por suerte, no nos hacen mucha falta porque tenemos una tasa de donación muy alta. Pero sí hay un trabajo en determinados entornos; por ejemplo, en los medios de comunicación, donde intentamos ser muy transparente. También trabajamos en las escuelas y en los institutos. Trabajaríamos más, pero no tenemos recursos. Aunque el sistema no ha puesto nunca un reparo económico ante un trasplante.
¿El mayor número de trasplantes ha generado más dilemas éticos?
No, no tenemos en este momento temas éticos. Creo que el sistema está muy, muy consolidado.




